CPAP治療について
睡眠時無呼吸症候群の方の治療の第一選択
現在、中等度以上の睡眠時無呼吸症候群の方の治療の第一選択は、CPAP(経鼻持続陽圧呼吸療法)です。
CPAPの使用によって、最初の日から劇的に睡眠の質が改善し、はっきりとその効果を実感できる方がおられますが、 その効果の実感に数週間から数ヶ月かかる場合もあります。
また重症の睡眠時無呼吸症候群であっても元々の眠気の自覚があまりない場合は、使用の効果を実感できない場合もあります。
CPAP治療の目的は、単に眠気をとるためだけではありません。
中等度以上の睡眠時無呼吸症候群の方は、 循環器系の合併症(高血圧・心筋梗塞・脳卒中など)の頻度が多く、 最近では糖尿病やメタボリックとの関連も示唆されています。
CPAPの使用は、そのリスクを軽減できる事が報告されています。
PSG検査の結果、CPAP治療が必要だと診断された場合、現時点で重要なのは、CPAPを継続使用することです。
実際、残念ながら100%の方が、CPAPを継続使用できているわけではありません。
CPAPの継続率については、多くの報告があります。50%から70%との報告が多いようです。
※当院での1年後のCPAP継続率は約90%です。
継続してCPAPが使えるためには、トラブルや初期の対応が重要です。
1.適切なマスクの選択
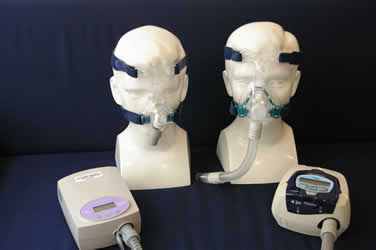
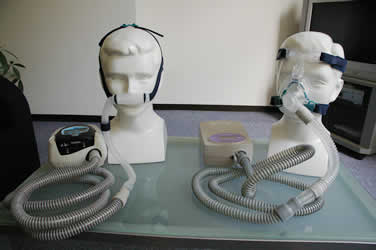
最初に必要なポイントの一つは、適切なマスクを選択し、正しくフィッティングを行うことです。
以前のマスクに比べると、最近のマスクは日本人の顔の形状にもフィットしやすく改良されてはいますが、顔の形状は千差万別のため、合わない場合も多々あります。
ですので、一人一人に合わせたマスクを選択し、そして適切なマスクフィッティングが重要です。
また適切なマスクを選択し使用していても、季節や使用状況によってマスクに関わるトラブルを起こしてくることがあります。そのためマスクトラブルに対応するために、複数のマスクを使用する場合もあります。
マスクには大きく分けて、通常のマスクタイプと鼻孔(ピロー)タイプがあります。
マスクタイプ
マスクタイプは、シリコン製で鼻を覆うタイプのもので、一番普及しています。
安定性には優れていますが、ヘッドギアをきつく締めすぎると、朝、鼻の周りにマスクの跡が残ったり、ひどい時は皮膚炎を起こす可能性があります。
鼻孔タイプ
鼻孔タイプは、シリコン製の鼻ピローを鼻腔に直接差し込むタイプのマスクです。
鼻腔の入り口に直接ピローが当たるために、鼻周囲の皮膚に跡が残る事がなく、夏場などの蒸し暑い時期には使いやすいマスクです。ただし継続使用すると鼻腔入り口の粘膜に炎症を起こす場合があり注意が必要です。
マスクタイプも、ピロータイプも現在複数のものが使用可能ですが、機器によって使えないものもありますので、その選択は重要な問題です。
また、どのマスクの場合でも正しくマスクフィッティングを行い、リークや締め方などを導入時にきちんと行うことが重要です。
これは経験の豊富な医療有資格者の大切な業務であり、医療資格を有さない機器メーカーの営業担当者の仕事ではありません。
CPAP継続率アップを!
正しいマスクの選択とマスクフィッティングはCPAPの継続率を上げ、快適にCPAPを使うための最も大きなポイントの一つです。
更にマスク選択とマスクフィッティングは、導入時だけのものではなく、導入後、適時再チェックを行い、再度マスクフィッティングを行ったり、使用される方の状況によって、その都度、再々チェックやマスクフィッティングを行い、 場合によっては、別のマスクをトライする事も重要です。
改良された新しいマスクがCPAPのコンプライアンスを上げることもあり、新しいマスクが試用できるようになった時には必要な方に導入することも重要です。
2.適切な圧の設定

必要な圧は、一人一人違います。適正圧の決定には、熟練した技師が、あなたの睡眠中に圧を少しずつ手動で調整し(マニュアルタイトレーション)、あなたの睡眠・呼吸状態が正常化し、いびきが消失する最適圧を設定することがとても重要です。
近年自動で圧を調整する機器が出回っており、圧の決定もこのようなタイプの機器にまかせてしまう施設もありますが、機器の特性、マスクからの漏れなど不用意な高い圧が送られることも多く、日本睡眠学会でもこの方法は勧められておりません。
3.AutoCPAP
患者さんの気道の閉じ具合に合わせて圧力を変化させるCPAP装置です。
固定CPAPより優れていると思われがちですが、 患者さんの呼吸状態によっては正確に検出できない場合や、 リークが多い患者さんには不向きですので、どの患者さんでもオートCPAPとはいきません。
適正圧での固定CPAPでも使用が上手くいかない場合、 日によって閉塞の状態が異なる方場合、 高い圧力が必要になる場合には、AutoCPAPの方が使いやすい場合があります。
4.CPAP使用中のトラブル
マスクからのリーク
適切なマスクを選択し、マスクフィッティングを行うことが重要なことは、上述のとおりですが、 導入時に合わせたマスクが使用しているうちにマスクフィッティングが上手くいかなくなったり、 マスクのクッションが消耗し適正に使えなくなる場合もあります。
その都度、マスクフィッティングを行ったり、クッションを交換することも重要です。
導入初期に多いのは、導入後マスクやヘッドギアを洗浄した後に正しく再装着できなくなる場合です。
できるだけ早めに医療機関に再度相談する事が大事です。
開口による空気漏れ(リーク)
CPAPを使用する場合、鼻から圧力を加えても口が開いていると、 空気漏れ(リーク)が生じてしまい、十分な効果が得られません。
多少の口からのリークならCPAPが補正をしてくれますが、 著しいリークの場合には、のどの渇きがひどくなったり、 auto-CPAPを使用する場合には正常に作動しなくなるおそれがあるため、 リークを減らす努力が必要です。
具体的には、下あごを固定し、リークを減らすチンストラップを併用したり、 口にテープ(包帯などをとめるための紙の絆創膏などが良い)を貼り、 リークを防ぐことをお勧めします。
口からのリークの原因が、鼻づまりであることも多く、 この場合は、耳鼻科医での鼻閉に対する治療が効果的な場合があります。
乾燥対策
空気の乾燥する冬は、鼻づまりや鼻やのどの痛みを覚えることがあります。
最近では、湿度をコントロールできるタイプの家庭用の加湿器が市販されており、 寝室内を適切な湿度のすることで改善することが多いです。
それでも駄目な場合には専用の加湿器を併用すると効果的です。
ただ暖かい空気がCPAPの回路内を通るので、 室温が低いと温度差により結露が生じやすくなります。
結露がひどい場合は、結露した水滴がたれ落ちるために、目が覚めてしまったり、 CPAPの動作が不良に作なる恐れもあります。
対処方法として加温加湿器の設定温度を下げたり、ホースを保温するためにホースにカバーをしたり、 布団の中にホースを入れると改善する場合があります。
加温加湿器の水は原則として精製水を使用し、少なくとも週に1回は水を交換してください。
鼻閉(鼻づまり)対策
鼻づまりは、CPAPの継続使用に最も影響します。
鼻閉の原因が、慢性鼻炎や慢性副鼻腔炎、鼻中隔彎曲症などの場合は、 耳鼻科での治療後CPAPの使用が良好に出来るようになる場合が多々あります。
CPAPを始めて使用される場合、ご本人の鼻づまりの自覚がない場合でも、 鼻腔通気(鼻の空気の通りやすさ)が低下している場合は多いですので、 一度耳鼻科医での診察を受けることをお勧めします。
CPAP使用されてからも、鼻づまりで使用頻度が落ちたり、 快適に使用できなくなる場合も多々あります。
CPAP治療中の方は、是非信頼できるかかりつけの耳鼻科での定期的な診察をお勧めします。
5.CPAPを健康保険で使用する場合
現在CPAPは一定の基準(一時間当たり睡眠ポリグラフ検査で20回以上、簡易検査で40回以上の無呼吸・低呼吸を認める場合)を満たす場合に限り、健康保険で使用することが可能となります。
健康保険で使用する場合は、毎月の外来受診が必ず必要です。
自己負担は、現在3割負担の方で、毎月5,000円弱となります。
毎月の外来受診が出来ない場合や健康保険での適応基準以下でCPAP治療を希望される場合は、自費での購入となります。
※機種により異なりますが、約20万~30万円)
CPAPはずっと使用しなければならない?
CPAPはずっと使用しなければならないのでしょうか?
CPAPを数ヶ月使用しているとSASが治療できてCPAP使用を中止できるのでは、と考えられている場合が多々あります。
残念ながら、CPAPは根本的にSASを治療する装置ではありません。
睡眠中の上気道の閉塞を空気による陽圧をかけることによって改善させるだけの装置です。
貴方の無呼吸が睡眠だけではなく、循環器系への悪影響を示している睡眠時無呼吸症候群の場合、やはりCPAPを継続的に使用する事が大事です。
もちろん、睡眠時無呼吸症候群の原因として体重増加が大きな因子と考えられる方の場合は、 減量でも改善が期待できます。
但し、骨格による影響が睡眠時無呼吸症候群の原因としての要素が強い方の場合は、 減量の効果は限定的です。
中等度以上の睡眠時無呼吸症候群と診断された場合は、 扁桃肥大やアデノイドが無呼吸の主な原因と考える場合以外は、手術での根治は難しいと思います。
その場合は、将来効果が高く副作用の少ない新たな治療法(手術療法を含む)が開発されるまで、CPAPを継続的に使用するのが、現時点では賢明だと思います。
なんのためにCPAPが必要なのか、なんのために毎日CPAPを使っているのか、 それを見直すこともとても大事なことです。
正しくCPAPを使用して、すっきりした朝を迎える事が出来ることを少しでも応援できれば、と願っています。






